Il existe une multitude de techniques de rééducation proposées aux patient·es pour diminuer leurs douleurs ou améliorer leurs capacités fonctionnelles. Depuis 2014, je présente l’une de ces techniques, la thérapie miroir (TMi), aux étudiant·es en kinésithérapie de l’Institut de formation en masso-kinésithérapie de Grenoble. L’enseignement de cette technique est un bon moyen de mettre en application la recherche et le tri d’informations en santé et quelques outils d’autodéfense intellectuelle, notamment dans le domaine des neurosciences. Ci-dessous, je présente les grandes lignes du cours, les ressources pédagogiques utilisées et propose au format audio une présentation sur le sujet plus généraliste, présentée devant un public d’étudiant·es et chercheur·es en sciences humaines et sociales, professionnel·les de santé, ingénieur·es et patient·es.
Cours pour étudiant·es kiné
Introduction
En guise d’introduction, je propose aux étudiant·es (entre 50 et 70 personnes, lors d’un cours magistral en amphi de 3 heures) de répondre sur une feuille de manière anonyme à trois questions.
- « On n’utilise que 10% de nos capacités cérébrales » (Réponses possible : totalement d’accord, d’accord, peu d’accord, pas du tout d’accord.)
- « Il y a des preuves quant à l’efficacité de la TMi chez les patient·es souffrant de douleurs du membre fantôme. » (Réponses possible : totalement d’accord, d’accord, peu d’accord, pas du tout d’accord.)
- « Il existe des techniques de rééducation agissant sur les neurones miroir et permettant par leur biais de retrouver une bonne motricité après un AVC massif. » (Réponses possible : totalement d’accord, d’accord, peu d’accord, pas du tout d’accord.)
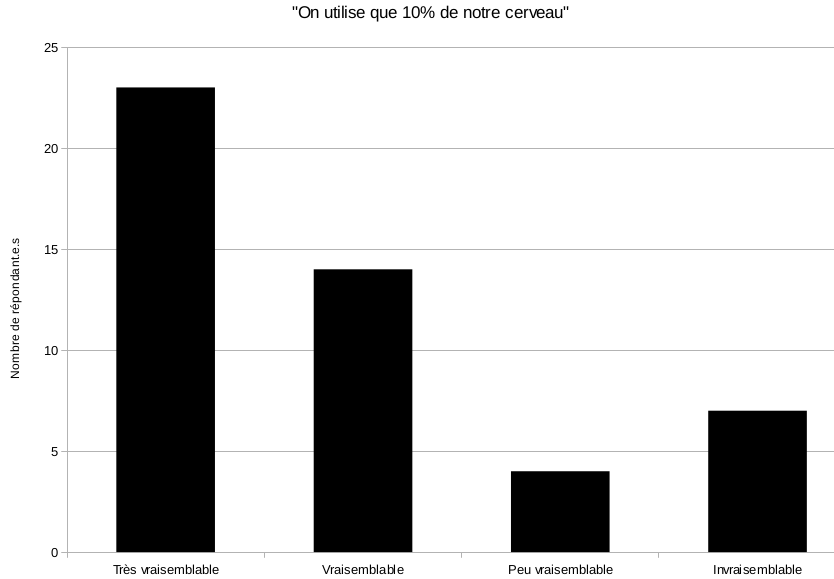
J’invite ensuite les étudiant·es à regarder les réponses au test données par les étudiant·es les années précédentes et leur explique que ces différentes affirmations vont être traitées dans le cours.
Présentation de la technique
Afin de présenter la technique, je propose notamment de visionner cet extrait de l’épisode 4 saison 6 de la série Docteur House (l’extrait est en version originale).
Dans cet extrait on suit une « séance » de thérapie miroir pratiquée sur un patient amputé d’un bras et souffrant de douleurs du membre fantôme extrêmement fortes et gênantes depuis plusieurs années. Le patient, par le biais d’une simple boîte en carton, observe le reflet dans un miroir de son membre sain. À peine l’a-t-il observé que ses douleurs se volatilisent.
Si cette séquence a pour mérite d’assez bien présenter le dispositif de la TMi, elle est aussi une très belle illustration du traitement médiatique régulièrement réservé aux techniques d’éducation ou rééducation basée sur les neurosciences : on exagère les effets attendus.
Historique de la TMi

J’aborde ensuite brièvement l’historique de la TMi. La paternité de la Tmi est souvent attribuée à Vilayanur Ramachandran, qui est effectivement co-auteur (avec sa femme Diane Ramachandran) du premier article retrouvé dans les bases de donnée indexant les publications dans le champ de la santé, datant de 1996. Mais on retrouve dans la littérature des travaux datant de la fin du XIXème siècle qui déjà utilisaient l’idée de regarder dans un miroir certaines parties de corps et observaient les conséquences en terme de perceptions et motricité (travaux du psychologue George Malcom Stratton). J’explique un peu plus précisément comment se met en place une rééducation par TMi en montrant quelques photos voire vidéos de patient·es que j’ai pris en charge. J’introduis à ce moment là les limites découlant de ma propre expérience personnelle amenée comme preuve potentielle d’efficacité de la technique.
Problèmes liés à l’apport du témoignage en guise de preuve
J’explique que comme pour beaucoup de thérapies, ce sont souvent des témoignages de praticien·nes, de patient·es ou de chercheur·es qui peuvent être amenés en guise de preuve de l’efficacité de la TMi, y compris dans la littérature scientifique (études de cas). J’introduis ici les problèmes liés au témoignage et aux cas cliniques apportés comme preuve de l’efficacité de quelque chose : généralisation abusive, confusion corrélation-causalité, fluctuation des symptômes et des maladies et régression à la moyenne, biais de mémorisation, tri sélectif 1.
Je rappelle ici les principes de la pratique basée sur les preuves (ou Evidence-based practice) : l’idée n’est pas de mettre l’expérience personnelle des praticien·nes et des patient·es à la poubelle mais de leur accorder une juste place dans le triptyque expérience clinique, préférences des patient·es, données de la recherche.
L’accent est surtout mis sur la façon de se renseigner dans la pratique quotidienne sur une technique de rééducation dont on questionne l’efficacité (quels sites internet, quels mots clés, quelles informations lire), et sur la lecture critique de quelques essais (comment se faire rapidement une idée de la qualité des essais que l’on a devant les yeux ?), au travers de la littérature sur la TMi.
Une technique efficace ?
Revue de littérature
Cette partie est l’une des plus longues. Il s’agit de présenter les preuves disponibles dans la littérature scientifique sur l’efficacité (ou non) de la TMi (une liste non exhaustive de la littérature évoquée est disponible tout en bas de la page dans le document en PDF) pour différentes pathologies (principalement : l’hémiplégie suite à un accident vasculaire cérébral, la paralysie cérébrale de l’enfant, l’amputation, les syndromes douloureux régional complexe et les troubles musculo-squelettiques d’origine traumatologique ou rhumatologique) et symptômes (douleur, déficit articulaire ou musculaire, déficit fonctionnel, troubles sensitifs). Aujourd’hui, des preuves d’efficacité de la TMi comparativement à des prises en charge par TMi placebo ou prise en charge standard sont présentes pour certains symptômes présents chez les personnes hémiplégiques et les enfants souffrant de paralysie cérébrale. Il n’y a pas de preuve de qualité suffisante montrant l’effet de la TMi chez les personnes amputées, contrairement à ce qui est souvent avancé.
TMi « seconde vague »
Finalement j’aborde l’existence dans la littérature médicale relue par les pairs d’une sorte de TMi « seconde vague ». En effet, on voit apparaître depuis les années 2000, y compris dans des journaux de médecine réputés comme le Lancet 2, des articles présentant de la TMi par le biais d’environnements de réalité virtuelle, des exosquelettes ou encore des robots. Ces articles ne comparent jamais, à ma connaissance, l’efficacité de la TMi numérisée ou robotisée à la TMi plus classique. Pire, il s’agit le plus souvent d’études de quelques patient·es (parfois un seul 3) sans groupe contrôle. Or ses « études » ne peuvent constituer des preuves d’efficacité (et encore moins de supériorité) de la TMi numérisée ou robotisée, pour toutes les raisons évoquées dans la partie précédente réservée aux témoignages et cas clinique. Les dispositifs utilisés sont coûteux sur le plan économique et humain comparativement aux simples boîtes en carton « faites-maison » utilisées le plus souvent en TMi : fabrication (avec matières premières rares, pour les batteries notamment), achat par les établissements ou professionnel·les de santé, frais de formation des patient·es et des praticien·nes, maintenance, réparation. Sont aussi soulevés les problèmes liés au fait que le temps d’installation des patient·es sur ces dispositifs est conséquent, et qu’il n’est pas imaginable que chaque patient·es puisse avoir ces dispositifs à la maison et continuer les séances en autonomie. En résumé, il est abordé avec les étudiant·es les limites potentielles de ces dispositifs, particulièrement s’ils ne sont pas testés de manière comparative avec des outils moins coûteux.
Mécanisme d’action
Je rappelle aux étudiant·es que souvent lors des cours sur des techniques de rééducation, un temps non négligeable du cours est consacré aux mécanismes d’action (neurophysiologiques ou mécaniques) de la technique présentée. Concernant la TMi, une des hypothèses avancées pour expliquer son efficacité (dont les preuves disponibles sont circonscrites, on l’a vu, à certaines populations et indications bien précises) est l’activation du système des neurones miroirs lorsqu’on réalise la technique.
Les limites des explications cohérentes
J’explique pourquoi je passe peu de temps sur ces explications : une technique peut être tout à fait cohérente avec les connaissance antérieures en physiologie humaine et biomécanique, et pour autant ne pas montrer une efficacité supérieure à d’autres techniques ou à l’absence de prise en charge. Une illustration possible est l’histoire du flécaïnide, dans les années 80. La substance active contenue dans ce médicament réduisait les arythmies de patient·es souffrant de problèmes cardiaques. Il semblait donc logique de le recommander à des patient·es souffrant de troubles du rythme. Plus de 200 000 personnes furent traitées avec ce médicament. En parallèle, des essais contrôlés randomisés ont été menés sur d’autres patient·es. On s’est alors rendu compte que la mortalité des patient·es était plus importante dans les groupes avec flécaïnide que dans les groupes avec placebo. Le médicament a alors été retiré du marché pour certaines indications, bien que d’un point de vue physio-pathologique, l’indication était cohérente 4.
Les neurones miroirs
J’insiste sur le fait que l’hypothèse de l’activation du système des neurones miroirs lors de la TMi est une des hypothèses physio-pathologiques possibles, mais qu’elle ne peut constituer en rien une preuve quelconque de son efficacité.
Je rappelle brièvement ce que sont les neurones miroirs. J’insiste surtout sur l’extrapolation qui est faite des connaissances relatives aux neurones miroirs : on retrouve dans un certain nombre d’ouvrages de développement personnel, d’éducation ou de rééducation, destinés au grand public ou aux professionnel·les de santé, l’appel au système des neurones miroirs pour justifier l’efficacité d’une méthode ou expliquer des phénomènes complexes et multifactoriels. Cela est notamment le cas dans la conférence TED de Ramachandran où il qualifie les neurones miroirs de « neurones qui ont formé la civilisation », ou dans cet article de Médiapart où on trouve la citation suivante : « Ces neurones miroirs confirment les découvertes de C.G.Jung sur l’influence déterminante de notre inconscient personnel et collectif. » 5.
L’effet neurosciences
Définition
Ces présentations permettant d’enchaîner sur l’effet neurosciences, décrit ainsi par Normand Baillargeon : « On tend à accorder plus de crédibilité à une idée, même fausse, quand elle se réclame des neurosciences, quand elle utilise son langage, ses images. » 6.
Preuves expérimentales
Cet effet est étayé expérimentalement. Je présente une ou deux études illustrant cet effet : celle de Lindell et Kidd de 2013, qui montre que le fait d’être exposé à un prospectus vantant une méthode d’éducation dont le titre est Right Brain Training plutôt qu’à un prospectus de contenu strictement identique mais s’intitulant Right Start Training, influence les adhésions aux programmes des personnes (les gens exposés à Right Brain pensent par exemple plus souvent que le fondement scientifique de la méthode est important) 7. (Voir illustration ci-après, qui m’a été fournie par les auteur·es de la publication.)
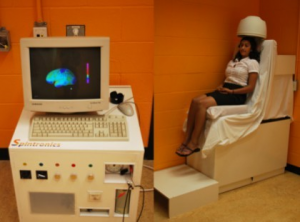 Une autre étude s’intéressant à l’effet neurosciences est celle de Ali et al., 2014 8. Des étudiant·es sont exposé·es à une machine censée lire dans leur pensées (nommée Spintonics, qui les expose à des représentations graphiques de cerveaux) ; des questions leur sont posées relativement à leur scepticisme vis-à-vis des capacités de la machine, selon si les étudiant·es ont ou non suivi un cours d’esprit critique durant tout un semestre. Leur scepticisme vis-à-vis des capacités de la machine à leur pensée reste faible, y compris pour les étudiant·es exposé·es à des cours d’esprit critique sur les neurosciences.
Une autre étude s’intéressant à l’effet neurosciences est celle de Ali et al., 2014 8. Des étudiant·es sont exposé·es à une machine censée lire dans leur pensées (nommée Spintonics, qui les expose à des représentations graphiques de cerveaux) ; des questions leur sont posées relativement à leur scepticisme vis-à-vis des capacités de la machine, selon si les étudiant·es ont ou non suivi un cours d’esprit critique durant tout un semestre. Leur scepticisme vis-à-vis des capacités de la machine à leur pensée reste faible, y compris pour les étudiant·es exposé·es à des cours d’esprit critique sur les neurosciences.
Illustrations
On trouve de nombreuses illustrations de l’effet neurosciences dans des magazines grand public ou pour professionnel·les de santé, sur des sites internes, dans des brochures commerciales, etc. Le Neuromotus© est par exemple un appareil permettant de réaliser de la TMi par réalité virtuelle, notamment pour des personnes amputées.
Les neuromythes
Selon le temps dont je dispose, j’aborde également certains neuromythes tels que ceux présentés ci-dessous, qui ont déjà fait l’objet d’une présentation en accès libre disponible ici.
Audio
L’enregistrement audio de la présentation La thérapie miroir : de l’outil thérapeutique aux neuromythes par Nelly Darbois lors du séminaire Corps et prothèses, sensori-motricité, intersensorialité et réalité virtuelle du 26 janvier 2018 à Grenoble.
Télécharger l’audio ici. Voir ou télécharger le diaporama en PDF.
Nelly Darbois